原発性アルドステロン症 (副腎静脈サンプリング)
高血圧の背後に潜む原発性アルドステロン症を疑ってください!!
原発性アルドステロン症の特徴は、高血圧患者のうち比較的若年者、治療抵抗性、重症高血圧、急な血圧コントロール不良、低カリウム血症などと、初診時の血漿アルドステロン濃度(PAC)と血漿レニン活性(PRA)の比が、PAC(ng/dL)/PRA>20、PAC(ng/dL)>12かつPRA<1となる症例です。
本態性高血圧患者に比べて、脳卒中や心房細動、左心室肥大など心血管系の合併症を高率に発症することも報告されています。最近ではアルドステロンが心血管系で局所産生され、直接心筋や血管などに作用して線維化を進めることも明らかになっています。
PAは臓器障害のリスクファクターとして認識され、早期の診断・適切な治療が必要です。
原発性アルドステロン症診療の実際
原発性アルドステロン症(Primary Aldosteronism:PA)とは、副腎皮質に腺腫や過形成が生じ、それらの病変によりアルドステロンの過剰分泌を来す疾患です。
典型的なPAでは、アルドステロンの過剰分泌により、体内へのナトリウムの貯留による高血圧やカリウムの排泄増加による低カリウム血症をもたらします。
以前は低カリウム血症を呈する患者のみを対象にPACとPRAの測定が行われていたため、確定診断される患者は限られていいましたが、より多くの高血圧患者でPAのスクリーニングが行われるようになった結果、低カリウム血症のないPAが少なくないことが判明し、PAのうち低カリウム血症を呈する割合は約10~40%程度と考えられるようになっています。
原発性アルドステロン症の頻度
国内の現在PAの頻度は、報告によって異なるものの高血圧患者の3.3~10%前後とされています。高血圧患者は国内に4000万人といわれており、PAの推定患者数は200万~400万人で特に治療抵抗性の高血圧患者の20%を占めると考えられており、PAは2次性高血圧の中で、最も頻度の高い疾患となっています。
原発性アルドステロン症の診断治療ガイドライン
米国内分泌学会は2008年PAのガイドラインを作成し、国内では日本内分泌学会が2006年に「原発性アルドステロン症診断の手引き」を、2010年6月20日付で原発性アルドステロン症の診断治療ガイドラインを発刊しました。
PAの1次スクリーニングは、初診全高血圧症例でPACとPRAを測定し、ARR (PAC/PRA)を調べることです。ガイドラインでは、ARR>200(PACの単位がpg/mlの場合)をスクリーニングの基準となっております。
30分以上前から安静臥位での採血が望ましいとされていますが、座位での採血でも構いません。
ARRは高血圧患者が服用している降圧薬の種類に影響されることが知られています。利尿薬、抗アルドステロン薬、β遮断薬を服用している場合は、原則的には血圧に注意しながら利尿薬と抗アルドステロン薬は6週間以上、β遮断薬は2週間以上前に、ほかの降圧薬に変更し、ARRを測定します。ほかの降圧薬としては、血管拡張薬のブドララジン(商品名:ブテラジン)、一部のα遮断薬やカルシウム拮抗薬が挙げられます(図1)。

図1 一般医家向けの原発性アルドステロン症診断の手引き
アンジオテンシンII受容体拮抗薬(ARB)、アンジオテンシン変換酵素(ACE)阻害薬についても原則中止としますが、服用中止が困難な症例では服用したままARRを測定しても結構です。
「薬を出してもなかなか血圧が下がらない、30代、40代で家族歴もないのに血圧が高い、アンジオテンシン2受容体拮抗薬(ARB)を出しているのに低カリウム血症」などといった症例に遭遇したら、ぜひPAを疑ってARR(PAC/PRA)測定してください。
副腎静脈サンプリングの施行と治療方針の決定
PAと確定診断された場合は、外科手術または薬物療法を行います。
外科手術が可能な身体状況であり、患者が外科手術を希望する場合は、腹部CT検査で病変や血管走行を調べ、副腎静脈サンプリング(AVS、副腎静脈採血)を実施して病変が一側性か両側性かを判定します(図2)。AVSはカテーテルを大腿静脈から挿入し、副腎静脈のコルチゾール濃度などを測定して、過剰アルドステロン産生部位を判定します。
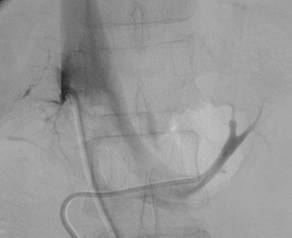
図2 副腎静脈サンプリング(左・右副腎静脈へのカニュレーション)
AVSで一側性であることが確認できれば、腹腔鏡下副腎切除術を行い病変のある副腎を切除します。一方、AVSの結果、病変が両側性だった場合や、外科手術を希望しない場合は薬物療法を行います。抗アルドステロン薬のスピロノラクトン(アルダクトンAほか)、エプレレノン(セララ)を中心に、必要に応じてCa拮抗薬などの各種降圧薬を組み合わせて治療を行います(図2)。
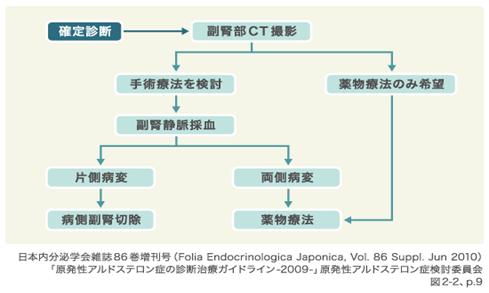
図3 専門医療機関向けの局在診断と治療の流れ
当科でのPAのスクリーニングと診断・治療
ガイドライン上は未だ記載されておりませんが、迅速ACTH負荷試験によるPACの過大反応の有無をとらえることが、PAの診断では非常に有用であることが判明してきております。
当科においては、PAの疑いとして紹介された患者に対しては、カプトリル負荷試験に加え、迅速ACTH負荷試験もスクリーニング検査として施行しております。
30分間の安静臥床後、負荷試験(カプトリル50mg負荷後もPAC/PRA>20、またはPRA<1で、ACTH負荷後のPAC(ng/dL)>20)で確定診断を行っております。
当科ではPA疑いとして紹介された724人の患者様に対し、上記負荷試験を施行し、45%に当たる326人がPAと確定診断されました。このうち204人(62%)は入院(副腎静脈サンプリング施行)となりました(図4,5)が、残りの124人(38%)は、地域連携による薬物治療で、4~6カ月ごとの経過観察を行っています。
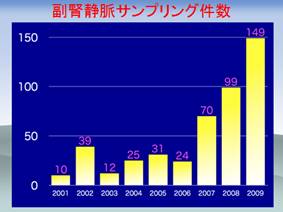
図4 当科における副腎静脈サンプリング施行件数の推移
図5 副腎静脈サンプリング施行の現場
















